Première partie – Combattre le primat de la croissance

Nous pourrions qualifier de ‘bonne nouvelle’ l’établissement d’un lien entre les menaces qui pèsent sur les systèmes de protection sociale et la crise bancaire et financière de 2008. En effet, cela signifierait que la disparition progressive des effets des dysfonctionnements bancaires et financiers aurait mécaniquement un effet positif sur la taille des mailles du filet de protection sociale qui se sont considérablement élargies au cours des dernières années.
Même si de récentes publications semblent attester l’existence d’un tel lien, cela ne signifie pas que les mesures diverses de réductions des dépenses publiques et sociales soient caractérisées par une certaine ‘nécessité’ au sens philosophique du terme. Nous prétendons au contraire qu’elles sont l’objet d’une certaine contingence. En effet, il appartient toujours aux décideurs de choisir la manière de tisser les fils de la société.
Nous savons que les mesures d’assainissement budgétaires portent essentiellement sur les dépenses alors que le rééquilibrage budgétaire pourrait également être obtenu en augmentant les recettes, cotisations sociales et impôts. Il s’agit d’un choix politique, donc idéologique souvent justifié, mais sans réel fondement empirique, par le souci de l’efficience et du pragmatisme.
Il n’est dès lors pas étonnant de craindre les effets collatéraux de ces mesures au niveau social. Sans contester ou sous-estimer les impacts sociaux de mesures d’assainissement conjoncturelles, nous défendons l’approche qui consiste à repérer les remises en question fondamentales de la protection sociale dans les tendances de long terme qui caractérisent la composition du financement des assurances sociales et le mode d’intervention de la solidarité à l’égard des risques sociaux.
Les menaces ne sont donc pas uniquement liées à la conjoncture mais présentent majoritairement un caractère structurel. Nous défendons ensuite la thèse que la continuation de ces tendances lourdes est conditionnée à la capacité des décideurs à justifier la prépondérance de la croissance économique. En effet, aussi longtemps que la population acceptera le postulat que la croissance économique est notre seule voie de salut, les mesures qui favorisent certains types de revenus au travers de la fiscalité et les coupes claires dans les dépenses publiques apparaîtront toujours justifiées car présentées comme des incontournables pour préserver la croissance, objet d’une forme de sacralisation. Nous identifions alors une série de défis que les autorités auront à relever pour pérenniser le primat de la croissance. De leur réussite ou de leur échec dépendra le type de société dont nous nous serons rendus dignes, ou pas.
Effets de la crise ou tendances lourdes – Symptomatologie de la crise ou de l’idéologie néolibérale ?
Le financement de la sécurité sociale belge et notamment des soins de santé sur une longue période offre un éclairage particulièrement pertinent car il exprime d’une part des tendances ‘lourdes’ et d’autre part des décisions qui se manifestent généralement par des ‘cassures’ ou du moins des infléchissements de ces tendances. Notre posture consiste à interpréter les statistiques en la matière comme l’expression d’une volonté tantôt implicite, tantôt bien affichée de réduire la voilure de l’État et notamment de l’État-providence.
Régressivité croissante du financement de l’État-providence
Au début des années 60, le financement de la sécurité sociale était assuré par les cotisations sociales pour 70% et par des subsides de l’État pour un peu moins de 30%. Confronté à la crise des années 70, l’État renforce son intervention afin de pérenniser le financement de la solidarité (figure 1).
En 1982, le gouvernement décide de déplafonner le calcul des cotisations sociales et rend ainsi proportionnel un prélèvement qui présentait un caractère régressif. En termes redistributifs, cette décision est évidemment positive mais elle est compensée par un désengagement progressif de l’État qui peut alors réduire les subsides fondés, pour environ la moitié, sur des impôts directs progressifs grâce à une augmentation mécanique du montant des cotisations sociales perçues (figure 2).
Jusqu’au début des années 90, le financement de la solidarité est donc majoritairement proportionnel aux salaires ce qui signifie qu’au sein des travailleurs, une certaine forme d’équité est respectée même si l’on peut regretter la réduction du caractère progressif de ce financement et la contribution du quasi seul facteur travail qui occupe une part décroissante dans le PIB.
En 1995, l’équité du financement de la solidarité est remise en question en raison de réductions de cotisations sociales (prélèvement proportionnel) financées par une partie des recettes de TVA (prélèvement régressif). Il s’agit d’une volonté affichée de réduire les ‘charges’ sociales afin d’améliorer la position concurrentielle des entreprises belges au travers d’une réduction des coûts salariaux. Selon la théorie économique néoclassique, on pouvait espérer une hausse de la quantité demandée de travail et un regain de croissance économique. Aujourd’hui, le financement régressif représente 30% des recettes de sécurité sociale et le financement proportionnel occupe une place de moins en moins importante.
Figure 1 : Évolution du financement de la sécurité sociale des travailleurs salariés en Belgique de 1960 à 2014 selon le type de recettes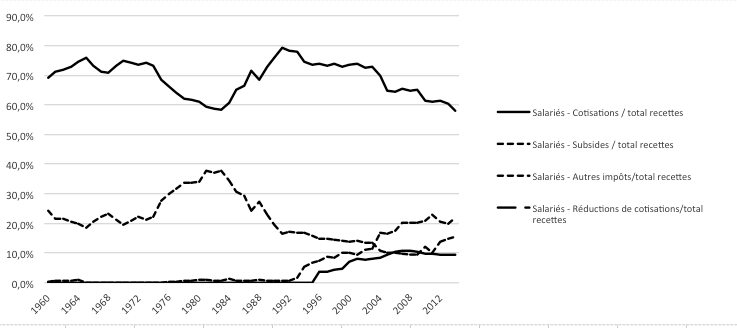
Figure 2 : Évolution du financement de la sécurité sociale des travailleurs salariés de 1960 à 2014 selon le caractère redistributif des recettes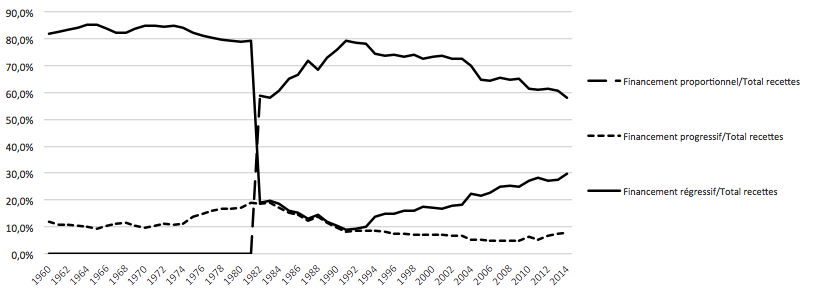
On retrouve une évolution similaire pour les soins de santé (Vrijens et al., 2012), de plus en plus financés par des recettes régressives et de moins en moins par des recettes progressives (tableau 1, ci-dessous).
Tableau 1 : Caractérisation du financement des soins de santé en Belgique en pourcentages du total respectivement des recettes proportionnelles, progressives et régressives.
|
2005 |
2006 |
2007 |
2008 |
2009 |
2010 |
2011 |
2012 |
2013 |
2014 |
|
| Proportionnelles |
70,0 |
69,8 |
70,7 |
69,0 |
67,0 |
62,2 |
68,7 |
73,0 |
74,2 |
72,6 |
| Progressives |
13,5 |
13,3 |
13,1 |
12,9 |
12,5 |
15,0 |
6,6 |
7,0 |
7,0 |
6,9 |
| Régressives |
14,9 |
15,1 |
14,4 |
15,7 |
16,8 |
19,1 |
23,3 |
18,6 |
16,9 |
18,5 |
| Divers |
1,6 |
1,7 |
1,8 |
2,4 |
3,8 |
3,8 |
1,4 |
1,4 |
1,9 |
1,9 |
Source: Service public fédéral sécurité sociale, Inami et calculs propres
Les effets inéquitables d’une pseudo-responsabilisation
Dès lors que le mode de financement de la solidarité devient un instrument potentiel de relance économique au travers de la réduction des coûts salariaux et que le facteur capital ne ‘peut’ être mis à contribution, il semble inévitable de décider une réduction des dépenses publiques et notamment de santé.
On peut considérer qu’il existe deux options, non exclusives, pour réduire les dépenses publiques de santé. Une majoration du ticket modérateur réduit mécaniquement la partie supportée par la solidarité et l’effet prix qu’elle représente peut en outre réduire, du moins en théorie, la quantité de soins demandée. L’autre possibilité consiste à maintenir constants, voire à diminuer les tarifs des soins, c’est-à-dire la rémunération des prestataires, qui sont ainsi ‘incités’ à demander des suppléments non couverts par l’assurance maladie et dont le patient doit s’acquitter personnellement.
Il n’existe pas de série chronologique longue des tickets modérateurs, les suppléments d’honoraires en ambulatoire ne sont pas enregistrés et les coûts d’hospitalisation par catégories ne font l’objet d’analyses systématiques que depuis le début des années 2000, ce qui ne permet pas de suivre l’évolution de la part privée des dépenses totales de santé sur une longue période. On estime que, globalement, le patient belge supporte un quart des dépenses totales qui comprennent les montants remboursés par la mutualité (dépenses publiques), le ticket modérateur officiel (la partie du tarif officiel Inami qui reste à charge du patient après le remboursement de la mutualité) ainsi que toutes les composantes du ‘reste à charge’ telles que les diverses formes de suppléments (honoraires, médicaments, matériel, chambre) et tout ce qui relève des ‘soins’ et qui n’est pas remboursé dans le cadre de l’assurance maladie (on y retrouve certains médicaments, une partie du matériel de bandagisterie, les médecines alternatives…).
Les ‘baromètres’ des coûts hospitaliers attestent d’une forte hausse des suppléments d’honoraires pour les patients hospitalisés en chambres individuelles au cours de la dernière décennie. En chambre double et commune ces suppléments sont interdits depuis le 1er janvier 2013.
Au-delà des chiffres, on constate une généralisation du discours responsabilisant selon lequel chacun est responsable de son capital-santé, qu’il est censé gérer en bon père de famille, qu’il se doit aussi d’utiliser les deniers publics de manière parcimonieuse. Le paradigme néo-classique est ici encore une source d’inspiration aux mesures financières qui constituent des sanctions aux comportements sanitairement et solidairement incorrects (Léonard, 2015).
Les incitations financières seraient parées de toutes les vertus, elles ne se limiteraient pas à conscientiser les patients aux coûts des soins, elles induiraient des comportements attendus en termes de prévention, dépistage et observance des traitements. On applique ainsi le raisonnement économique aux soins de santé comme on l’applique à tous les secteurs de l’activité humaine et notamment à la tarification des voyages en train.
Le politique peut d’ailleurs se sentir soutenu par les résultats d’enquêtes qui ne s’embarrassent pas de précautions éthiques et pédagogiques et qui mettent en évidence un certain support des populations à l’égard de mesures susceptibles de faire payer aux patients leur incurie sanitaire (Elchardus et Te Braak, 2014, Bes et al., 2014, Orde van medische specialisten, 2014).
Dans un contexte d’inégalités de revenus, de santé et d’accès aux soins, ce type de mesures est particulièrement pénalisant et ne peut, à terme, que renforcer les problèmes de santé des plus démunis ainsi que les reports de soins, comme le montrait déjà l’expérimentation menée aux USA par la Rand Corporation entre 1971 et 1986 (Lohr et al., 1986). En Belgique, le profil des ménages qui reportent des soins est à présent bien documenté, il s’agit notamment de familles monoparentales, de personnes isolées, de ménages disposant d’un niveau d’instruction et de revenus faibles et supportant des coûts de santé élevés (Demarest, 2015). Il n’est dès lors pas étonnant qu’un collectif de médecins belges signent une carte blanche s’intitulant «la consultation ‘sans argent’ chez le généraliste est une nécessité» ni que l’Assemblée nationale française ait adopté en première lecture le 6 avril 2015 une loi santé qui prévoit la généralisation du tiers-payant pour fin 2017 contre l’avis d’une certaine partie de la profession médicale française
. Une opposition médicale qui craint probablement un retard de paiement en raison de lourdeurs administratives mais aussi d’être rendue un jour responsable d’une surconsommation induite par la gratuité des soins, une idée qui fait figure de monstre du Loch Ness dans la sphère des soins de santé.
Les deux faces de la sélectivité
Même si le manque de données sur une longue période empêche une analyse tendancielle et une quantification précise de la charge du patient, certaines décisions prouvent que des problèmes d’accessibilité ont été anticipés ou même constatés. En effet, dès 1963, la Belgique en instituant l’assurance maladie invalidité, prévoit un statut particulier pour les personnes potentiellement fragiles, les veuves, les invalides, les pensionnés et les orphelins (VIPO), qui sont dispensées de ticket modérateur pour les soins courants.
En 1965, la sélectivité sur base du statut se double d’une sélectivité sur base du revenu: en effet un revenu maximal est légalement prévu afin de bénéficier de cette exemption. Ce statut a depuis bien évolué mais la logique reste relativement similaire même si l’intervention majorée est aujourd’hui uniquement fonction du niveau de revenu, ce qui constitue, il faut bien l’admettre, une dérogation importante au principe d’assurance.
Une telle dérogation avait déjà été décidée en 1993 lorsque les franchises sociale et fiscale ont été instaurées. Il s’agissait à l’époque de limiter l’ensemble des tickets modérateurs des patients en fonction de leur statut social ou de leur revenu. Ce mode de sélectivité a lui aussi connu plusieurs adaptations, à présent il est connu sous l’appellation de ‘Maximum à facturer’ (MAF). Globalement, les montants en jeu sont relativement faibles par rapport à l’ensemble des remboursements de l’AMI, ils n’en représentaient que 1,28% en 2014 (voir figure 3) mais ce système permet tout de même de réduire substantiellement la concentration de la charge des patients. La figure 4 montre qu’avant l’application du MAF, 5% des patients supportent 33% des tickets modérateurs, ce système de sélectivité réduit leur facture à 27% de l’ensemble. Notons également que ces 5% de patients bénéficient de 53% des remboursements de l’AMI, ils doivent aussi s’acquitter de 83% des suppléments hospitaliers.
En première approche, on peut évaluer positivement ces mesures de sélectivité qui adoucissent les mesures de responsabilisation financière. Il semble d’ailleurs que l’immunisation des plus démunis bénéficie d’un large support au nom de l’accessibilité des soins et d’une certaine définition de la justice sociale selon laquelle chacun doit avoir accès (au moins financièrement) aux soins dont il a besoin.
On peut toutefois se demander si un souci d’équité s’y retrouve totalement. En effet, peut-on être certain que ces mesures assurent ‘un accès financier égal à tous les patients qui ont un égal besoin de soins’ ? En raison de l’effet de seuil de ces mesures liées au revenu, il est très probable que certains ménages disposent d’un revenu considéré comme suffisant pour ne pas bénéficier de mesures d’immunisation de restes à charges mais qu’en termes de ‘pouvoir d’achat réel net’ par membre du ménage, ils soient finalement moins bien lotis que celles et ceux qui sont, d’une certaine manière ‘stigmatisés’ par les aides.
Figure 3 : Évolution des dépenses ‘sélectives’ (franchises et maximum à facturer) au sein des dépenses publiques totales de santé 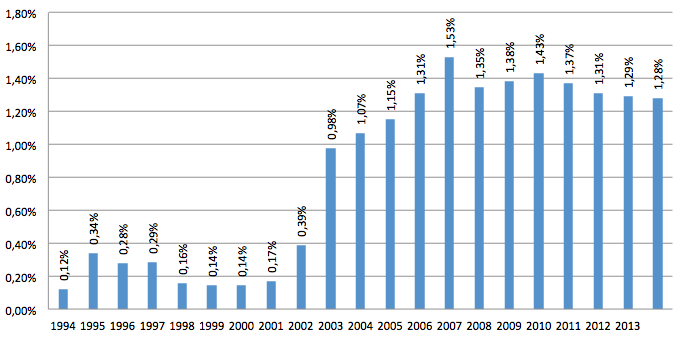
Il est d’ailleurs très interpellant de constater que 46,5% des Belges (Elchardus et Te Braak, 2014) espèrent retoucher au moins autant que le montant de leurs contributions au système de santé alors que nous savons que les soins, et donc leurs coûts, sont fortement concentrés. Il est par conséquent impossible que chacun retrouve ‘sa mise’, il s’agit de l’essence de la solidarité.
On peut interpréter cet ‘espoir’ comme une sorte de principe de réciprocité compris comme une volonté de ‘récupérer’ une partie de sa ‘contribution’, c’est-à-dire de retrouver au travers des prestations une partie, la plus large possible, des cotisations et impôts payés pour financer le système. Ce principe de réciprocité s’oppose ainsi au principe de sélectivité. Il faudrait évidemment procéder à une analyse qualitative afin de vérifier les véritables motivations des répondants mais, compte tenu de la concentration des soins et donc de la répartition de l’occurrence des épisodes de maladies au cours d’une année, on pourrait s’attendre à ce qu’une très large majorité de personnes ‘acceptent’ l’idée de retoucher moins que le montant de leurs contributions.
Figure 4 : Représentation de la concentration des divers coûts d’hospitalisation (remboursements – tickets modérateurs et suppléments) pour l’année 2012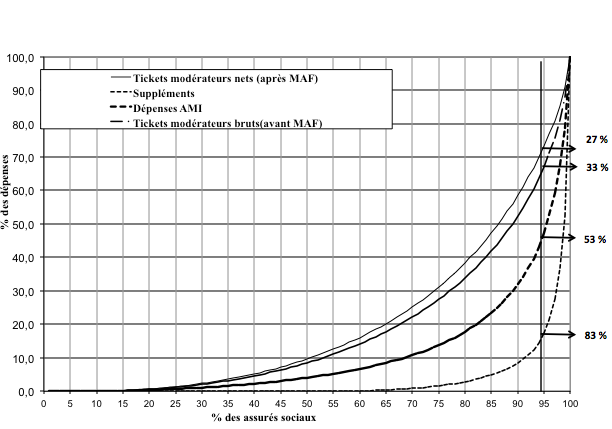
Comment lire ce graphique: en ordonnée (axe vertical) on retrouve le pourcentage cumulé des dépenses et en abscisse (axe horizontal) on retrouve le pourcentage cumulé des assurés sociaux (la population). On voit par exemple, que 95% des assurés cumulent 47% des remboursements de l’assurance maladie (Dépenses AMI), ce qui signifie que 5% seulement des assurés bénéficient de 53% des remboursements. Cela traduit la forte concentration des soins et donc des remboursements. Nous ne sommes pas tous égaux devant la maladie et ces 5% ne sont pas, heureusement, toujours les mêmes personnes chaque année. Tous les autres points s’interprètent de la même façon. On peut lire notamment que les même 5% des assurés supportent 83% des suppléments et 27% des tickets modérateurs après application du MAF (Maximum à facturer).
Globalement, les trois caractéristiques du système de solidarité belge mis en évidence attestent d’une prégnance du paradigme économique néo-classique qui s’exprime dans des politiques néo-libérales:
- le facteur travail est toujours fortement mis à contribution alors que le système de protection sociale bénéficie à toutes et tous et que le capital est largement épargné en raison de sa ‘mobilité’ supposée;
- les cotisations sociales sont réduites dans l’espoir de favoriser l’emploi;
- la responsabilité financière est instaurée mais on admet qu’il faut en réduire les effets pour les plus démunis et on introduit une sélectivité implicitement justifiée par une incapacité à faire participer tout un chacun en fonction de ses capacités contributives réelles.
Pour les ménages plus favorisés, la sélectivité dont ils ne peuvent bénéficier est en quelque sorte le prix à payer pour qu’une part de leurs revenus ne soit pas mise à contribution. On est toutefois en droit de se demander si la pérennité d’un système de solidarité est assurée dès lors que l’on déroge à l’un de ses principes fondateurs: celui d’une conviction égale pour chacun que ses besoins de santé seront rencontrés sans investiguer dans quelle mesure il le mérite, que ce supposé mérite s’exprime par un comportement sanitairement correct ou par une contribution au financement du système en fonction de la capacité contributive réelle de l’intéressé. Dévier de cette logique assurantielle autorise, voire rend inévitables, les ‘petits arrangements’ réglementaires.
Nous défendons donc la thèse que ce qui met en péril les systèmes de solidarité et notamment l’assurance maladie ne doit pas être recherché dans les mesures qui semblent dictées par la crise économique et financière. Ce qui fragilise la solidarité mais aussi le vivre-ensemble susceptible de donner du sens au concept de ‘commune humanité’, ce sont des convictions, des dogmes économico-politiques qui sont complétement ancrés dans le paradigme économique néo-classique. Un paradigme selon lequel nous sommes toutes et tous des ‘homo oeconomicus’ maximisant notre ‘utilité’, notre ‘plaisir’ en réagissant à des signaux financiers, les fameuses incitations. Une posture imprégnée d’utilitarisme, cette doctrine conséquentialiste qui ne laisse pas de place aux actions gratuites dictées par l’altruisme, la générosité ou un quelconque impératif catégorique nous portant à aider l’autre quel qu’il soit.
Nos trois constats sont de nature à exacerber la dualisation du système de santé car ils n’expriment pas des mesures conjoncturelles liées à la crise mais bien des tendances structurelles de long terme. La crise est toutefois plus fondamentale, plus grave que ce que les taux de croissance des dernières années semblent montrer, la crise est sociétale et même anthropologique.
Légitimer le primat de la croissance pour ‘justifier’ les politiques néolibérales
Il nous semble que les politiques néolibérales continueront à s’articuler autour de deux finalités principales: la promotion de la croissance et la limitation de la solidarité.
Comme nous l’avons explicité plus haut, la dernière crise a permis de justifier des politiques d’austérité qui s’avèrent particulièrement fonctionnelles dans la quête de ces deux finalités. L’austérité a aussi engendré ses mécontents, ses indignés face aux drames des multiples manifestations de l’exclusion et de l’inégalité, au sein des pays et entre les pays. La tentative de naturalisation de l’austérité est donc progressivement mise à mal par une forme de renouveau citoyen et les épigones de la logique néo-libérale se voient dorénavant dans l’obligation de justifier leur politique. Ces justifications s’accompagneront de défis que nous identifions comme autant de lieux d’affrontements idéologiques dont l’issue déterminera le type de société dans laquelle nous pourrons ou devrons vivre, vainqueurs libérés de la pensée dominante ou vaincus inféodés à la dictature du ‘toujours plus’.
De nombreuses mesures sont prises au nom de la croissance et de son cortège de présumés effets positifs dans les domaines qui nous sont ‘chers’ et parmi lesquels on trouve l’emploi, le pouvoir d’achat, le niveau de vie, le bien-être. Aussi longtemps qu’une majorité est convaincue que sa joie de vivre, souvent confondue avec le plaisir, dépend de la croissance, la collectivité semble prête à accepter les épreuves de l’austérité présentée comme provisoire, une manière de reculer pour mieux sauter vers une croissance que l’on espère durable.
Quand les mesures d’austérité relèvent de la cosmétique politique et économique, le nombre des ‘gagnants’ est suffisant pour qu’une majorité relativement silencieuse s’accommode des désagréments dont elle sent les effluves et ‘accepte’ que les ‘perdants’ (car il en faut) chutent littéralement et ostensiblement quand ils n’ont pas le sursaut de dignité qui devrait les amener à s’effacer, disparaître d’un spectacle où chacun semble si bien jouer son rôle.
Mais dès que les mesures d’austérité prennent l’allure d’une remise en question fondamentale des acquis, le ‘chacun pour soi’ ne semble plus suffire. Privatisations implicites des services publics, sauts d’index, modifications des conditions de départ à la pension sont profondément ressenties comme des menaces à l’égard de ce qui n’est plus le ‘bien-être’ mais seulement l’être. Comment ‘être’ dans une société où tout ce qui constituait un ciment entre les personnes s’effrite et fait apparaître précisément en quoi ce lien, ignoré par un lent mais profond processus de naturalisation, était signifiant.
Le sentiment d’avoir été ‘floué sur la marchandise’ apparaît progressivement. Celui qui pensait qu’il pouvait s’en sortir mieux seul, que ce sont les autres qui allaient souffrir, que son mérite personnel le mettait à l’abri des sanctions réservées aux profiteurs du système, prend progressivement conscience que c’est ensemble que nous trouverons une solution, que si l’embarcation ‘solidarité’ coule, on ne devra même pas chercher les survivants dans les eaux tumultueuses de la débrouille. Quant à la minorité des privilégiés, elle aura pris soin de débarquer à temps et de se prémunir des intempéries sociales, économiques et financières. Mais en sortiront-ils plus humains?
On peut toutefois espérer que le naufrage n’aura pas lieu, que la majorité cessera d’être silencieuse et qu’elle exigera une justification de la poursuite à tout prix de la croissance. Imaginons dans ce cas, un court instant, les défis qu’il nous faudrait relever. Il s’agit bien de ‘nous’ et pas seulement de celles et ceux qui gouvernent car ils ne sont finalement ‘que’ l’émanation du peuple.
Le défi écologique
Comme le rappelle Bruno Villalba, «les crises écologiques et énergétiques interrogent les conditions d’existence matérielles de la démocratie» (Villalba, 2015). Ces crises que l’on semble ignorer dès lors que la croissance est en danger nous rappellent pourtant que nous sommes acteurs de notre destin écologique commun. On ne peut indéfiniment accepter que le pragmatisme économique supplante le rêve salvateur d’une terre vivable pour toutes et tous. Il n’est pas illusoire d’imaginer qu’au plus les perdants sont nombreux, au plus leurs pertes sont importantes, au moins ils se nourrissent de ce menu déséquilibré qui leur est proposé car pour quelques dixièmes de points de croissance potentielle, il faut payer comptant en centaines de milliers d’exclus.
Ceux qui restent (mais pour combien de temps encore) inclus paient par des journées harassantes, une vie de labeur passée à espérer qu’ils ne seront pas morts avant de pouvoir jouir d’un repos bien mérité. Imaginons donc un instant que cette course à la croissance doive être justifiée et que si ses thuriféraires ne sont pas convaincants, la population choisisse la sobriété, par tous et pour tous, sans attendre que la lutte des classes ne se double d’une lutte des places (Villalba, 2015).
Le défi systémique
C’est alors tout le système qu’il faudra changer et cela aussi sera douloureux. C’est peut-être en raison de cette douleur qui va inévitablement gagner le corps et l’esprit de générations habituées à une certaine opulence que le choc doit être fort pour que, malgré tout, une large majorité fasse ce choix d’une certaine forme de privations, du moins dans un premier temps.
Si le maintien ou l’augmentation du futur pouvoir d’achat est l’un des arguments utilisés par les gouvernements néo-libéraux pour faire accepter les mesures d’austérité, une population rendue lucide par l’impact de ces mesures peut considérer qu’elle détient un pouvoir de ‘non-achat’. En 1956 déjà, Günther Anders identifiait les affres de la consommation de masse et le paradoxe selon lequel l’humain devait acheter ce qui contribuait à sa propre servitude, payant ainsi pour se vendre. Il concevait en 1958 la publicité comme une injonction, un impératif à être ‘sans pitié’ à l’égard des objets qu’il nous faut remplacer, comme un appel à la destruction
.
On retrouve cette idée chez David Graeber pour qui «ce qui est créé dans une sphère est utilisé – et pour finir, usé, détruit – dans l’autre» et cette possibilité de détruire une chose est la preuve ultime de la possession de cette chose
, ce qui nous renvoie au concept d’individualisme possessif selon lequel «les gens se considèrent comme des êtres isolés qui ne définissent plus leur rapport au monde en termes de relations sociales, mais en termes de droits de propriété»
, une valeur qui a permis à une classe de gens «d’intérioriser la logique d’exclusion comme une manière de définir leur propre personne»
. Une logique également de marchandisation dont aucun domaine de l’existence n’est épargné (Sandel, 2014).
Plus d’un demi-siècle plus tard, la mainmise capitaliste s’est exacerbée. Selon Wolfgang Streeck, la théorie des crises n’est pas parvenue à percevoir la capacité du capitalisme à s’imposer à travers, non seulement des mécanismes économiques et financiers, mais aussi au travers d’une prégnance culturelle et sociale. Le basculement vers des marchés autorégulés permettant une dynamique d’accumulation, la propagation de modes de vie adaptés au capitalisme contredisant les attentes de la crise de légitimation dont il aurait dû être touché et enfin les crises économiques qui n’ont eu que des effets marginaux sur le système sont les trois évolutions qui traduisent cette mainmise du capitalisme.
Si l’on prend au sérieux les critiques de Anders et Illich, et comment pourrait-il en être autrement au vu de leur caractère visionnaire, c’est très précisément au cœur du système qu’il faut agir, au plus profond de ce qui nous semble être notre essence, et remettre en question le paradigme néoclassique de l’homo oeconomicus. Non pas théoriquement, mais par des actes concrets de refus de consommation, donc de refus de destruction des objets qui nous possèdent. Pour un instant, imaginons que cette incapacité à justifier la croissance nous ouvre à la lucidité de notre pouvoir de résistance à un capitalisme qui n’est pas inévitable, pas nécessaire comme mode de société.
Le défi anthropologique
Défier le capitalisme n’est possible que si nous osons questionner notre propre existence. Dans l’histoire du libéralisme on reconnaît à l’individu lockéen le droit à la propriété de soi et donc du fruit de son travail. On voit ainsi apparaître un lien qui deviendra sans cesse plus étroit entre l’être et l’avoir au point qu’exister ne semble plus possible sans posséder.
Une fois de plus, il faut reconnaître la pertinence de la critique de Gunther Anders qui percevait à quel point les choses que nous acquérons finissent par nous posséder. C’est donc bien la conception même de l’existence humaine qui est remise en question dès lors que, non seulement les modes d’acquisition, mais le principe même de l’acquisition est contesté. Revenir à un stade ‘pré-acquisition’, c’est se donner la possibilité de redéfinir l’homme, de penser l’ontologie de son existence. Certains frémissements citoyens semblent porteurs de signes d’espoir et nous permettent, pour un instant, de concevoir et non seulement rêver, un avenir où l’homme (re)vient aux fondamentaux de son existence.
En effet, lorsqu’on s’engage dans un mouvement d’indignés, de penseurs alternatifs, lorsqu’on met en place un système de ‘donnerie’ où la marchandisation fait place au don, à l’échange de contacts humains, quand des ‘monnaies sociales’
permettent d’assurer des services que le marché délaisse, ce n’est pas seulement le mode d’échange et d’accumulation capitaliste qui est remis en question, c’est notre façon de vivre et d’être.
La suite et fin de cet article paraîtra dans le prochain numéro d’Éducation Santé.
Bibliographie
- Anders, G. (2011) L’obsolescence de l’homme. Tome 2. Sur la destruction de la vie à l’époque de la troisième révolution industrielle, Fario – Ivrea.
- Anders, G. (2012) L’Obsolescence de l’homme. Sur l’âme à l’époque de la deuxième révolution industrielle, Éditions de l’Encyclopédie des nuisances – Éditions Ivrea.
- Bes, R., Kerpershoek, E., Brabers, A., Reitsma-Van Rooijen, M., Curfs, E. & De Jong, J. (2014) Wat hoort er in het basispakket volgens verzekerden? Utrecht, NIVEL.
- Demarest, S. (2015) Accessibilité financière aux soins de santé. in Drieskens, S. & Gisle, L. (Eds.) Enquête de santé 2013. Rapport 3. Utilisation des services de soins de santé et des services sociaux. Bruxelles, Institut de Santé Publique (WIV – ISP). p. 789-840.
- Elchardus, M. & Te Braak, P. (2014) Vos soins de santé. Votre avis compte! Bruxelles, Institut d’assurance Maladie Invalidité (INAMI).
- Farfan-Portet, M.-I., Devos, C., Devriese, S., Cleemput, I. & Van De Voorde, C. (2012) Simplification of patient cost-sharing: the example of physician consultations and visits. Health Service Research (HSR) – KCE report 180. Brussels, Belgian Health Care Knowledge Centre (KCE).
- Graeber, D. (2014) Des fins du capitalisme, Payot.
- Laasman, J.-M., Maron, L. & Vrancken, J. (2013) Dix ans de ‘Baromètre coûts hospitaliers’. Bruxelles, Solidaris.
- Léonard, C. (2015) Libérer et responsabiliser pour refonder la solidarité, Namur, Presses Universitaires de Namur – Épistémologie et sciences du vivant.
- Lohr, K. N., Brook, R. H., Kamberg, C. J., Goldberg, G. A., Leibowitz, A., Keesey, J., Reboussin, D. & Newhouse, J. P. (1986) Use of Medical Care in the Rand Health Insurance Experiment: Diagnosis and Service Specific Analyses in a Randomized Controlled Trial. Santa Monica. Rand Corporation
- Orde Van Medische Specialisten (2014) Prijsplafonds in de zorg. http://opiniepanel.eenvandaag.nl/ (16 augustus).
- Sandel, M. J. (2014) Ce que l’argent ne saurait acheter, Paris, Seuil.
- Savage, R. (2010) Les cotisations sociales 1970-2008: trajectoires non-discrétionnaires et impulsions discrétionnaires. Federale Overheidsdienst Financiën – België, 70(2), 127-190.
- Streeck, W. (2014) Du temps acheté. La crise sans cesse ajournée du capitalisme, Gallimard.
- Van Sloten, F. & Ackaert, K. (2016) Onzième baromètre MC de la facture hospitalière – Les suppléments d’honoraires dans les hôpitaux augmentent plus vite que jamais. MC – Informations, (263), 40-47.
- Villalba, B. (2015) Au fondement matériel de la démocratie. Revue – Projet, (344).
- Vrijens, F., Renard, F., Jonckheer, P., Van Den Heede, K., Desomer, A., Van De Voorde, C., Walckiers, D., Dubois, C., Camberlin, C., Van Oyen, H., Vlayen, J., Léonard, C. & Meeus, P. (2012) La performance du système de santé belge Health Services Research – Nr 196. Bruxelles, Centre Fédéral d’Expertise des Soins de Santé (KCE).
Cet article est fondé sur une communication effectuée lors du colloque ‘Recherche et régulation’, qui a eu lieu à Paris. Je remercie les participants à l’atelier ‘Crise du système de santé’ pour les commentaires qui m’ont permis d’améliorer cet article.
L’auteur est Directeur général adjoint du KCE, Professeur invité à l’UCL, Maître de conférences à l’UNamur et Professeur à la HELHa, il s’exprime en son nom personnel, ses propos n’engagent nullement les institutions auxquelles il appartient.
Voir par exemple les publications de l’Observatoire européen de la santé : http://www.euro.who.int/en/about-us/partners/observatory/publications/by-topic/cross-cutting-topics/financial-crisis-and-sustainability
Au début du système il était question de ‘contributions sociales’ qui présentaient indiscutablement un caractère positif, voire une certaine fierté. On contribue en effet généralement à un système auquel on adhère. Progressivement, c’est le terme plus neutre de ‘cotisations’ qui a été utilisé avant de laisser la place à l’expression péjorative de ‘charges’ dont il devient suspect de vouloir augmenter le montant. La sémantique présente une certaine importance, il n’est en effet pas indifférent d’utiliser le terme ‘charges’, ‘cotisations’ ou ‘contributions’ pour qualifier les versements des employeurs et travailleurs effectués pour financer la sécurité sociale.
Voir (Savage, 2010), p.149. Rappelons qu’un prélèvement est dit ‘régressif’ quand son taux moyen diminue avec le revenu, au contraire du prélèvement dit ‘progressif’ dont le taux moyen augmente avec le revenu. Quant au taux caractérisant le prélèvement proportionnel, il est constant, quel que soit le niveau de revenu. C’est le cas des cotisations sociales payées par les travailleurs salariés.
Entre 1981à 1989, l’assiette de calcul des cotisations (salaires et traitements) passe de 44,7% à 37,4% du PIB, voir (Savage, 2010), p.141.
De 124% (de 368 € à 824 €) de 2002 à 2012 selon les données des Mutualités socialistes (Laasman et al., 2013) et de 53% (de 580 € à 887 €) entre 2004 et 2014 selon les données des Mutualités chrétiennes (van Sloten et Ackaert, 2016).
Voir Axel Gauthier, Faut-il payer le train plus cher à l’heure de pointe? Focus du 25 mars 2015 de Regards Économiques.
Voir le journal ‘Le Soir’, édition du 16 avril 2015, pages 18-19.
Au moment où nous écrivons ces lignes, le décret d’application est encore en attente. À compter du 30 novembre 2017, les professionnels de santé devront appliquer le tiers payant partiel (paiement uniquement de la part non couverte par l’assurance maladie) à tous les assurés et pourront proposer en plus le tiers payant total (Voir https://www.service-public.fr/particuliers/actualites/A10435?xtor=EPR-100, consulté le 11 mars 2016).
Pour plus de détails voir (Farfan-Portet et al., 2012).
Il existe deux définitions complémentaires de l’équité: l’équité horizontale comprise comme le traitement égal des égaux et l’équité verticale comprise comme le traitement inégal des inégaux. La question fondamentale concerne évidemment la nature de la ‘variable focale’. Ici, nous considérons que le ‘besoin de soin’ constitue cette variable focale.
Nous renvoyons le lecteur intéressé à notre critique de l’utilitarisme dans (Léonard, 2015), pp. 73-78.
Nous traiterons la question de la ‘légitimation’ de la réduction de la solidarité dans un prochain article.
(Anders, 2012), p.122.
(Anders, 2011), pp. 43-44.
(Graeber, 2014), p.156.
Op.cit. p. 190.
Op.cit. p. 188.
Op.cit. p. 114.
(Streeck, 2014), pp.25-26.
Voir par exemple les mouvements ‘Tout autre chose’ et ‘Hart boven hard’ ou le mouvement convivialiste dont le nom fait inévitablement penser à Ivan Illich.
Voir par exemple www.qoin.com
