Justifier l’État-providence

Dans un article précédent, nous avons défendu la thèse que les politiques de réduction du rôle de l’État n’étaient pas directement justifiées par les crises financières et économiques. Ces dernières ne sont que des ‘excuses’ pour appliquer des recettes d’inspiration dogmatiques.
Nous avons aussi défendu l’idée que ces mesures d’austérité ne pourront être pérennisées sans une forme de légitimation des raisons invoquées par leurs initiateurs. Nous avons identifié le ‘primat de la croissance économique’ comme première raison et avons repéré trois types de défis (écologique, systémique et anthropologique) auxquels les thuriféraires de la croissance devront faire face même si tous les citoyens ne devraient idéalement pas rester indifférents au déroulement et à l’aboutissement de cette joute.
Le présent article est consacré à l’autre justification des mesures de réduction de la place de l’État: la critique de l’État-providence qui va elle aussi s’accompagner de défis à relever. Nous adressons pour terminer quelques recommandations aux professionnels de la science économique qui ne peuvent, au regard de l’enjeu, garder les yeux rivés sur leurs modèles en espérant que la réalité se décide enfin à en respecter les hypothèses fondatrices.
Légitimation d’une solidarité réduite
C’est confronté aux mesures d’austérité que l’individu est susceptible de prendre conscience du rôle que joue la solidarité. Nous avons déjà expliqué que la critique fondamentale néolibérale à l’égard de l’État-providence consiste à réfuter la compatibilité entre solidarité et responsabilité (Léonard, 2015). Le discours est relativement bien rôdé, des individus libres et donc responsables doivent assumer leurs choix et ne pas en faire subir les conséquences aux autres. Toutefois, chacun pense que ce sont les autres qui méritent d’être ‘responsabilisés’, sanctionnés pour leur comportement incivique; les fumeurs, les alcooliques, les sédentaires, les obèses, les chômeurs, les actifs qui pratiquent un sport à risque, les patients ‘non compliants’…En fait pas mal de monde alors que chacun est convaincu de ne pas être concerné, même si cela devrait relever de la mauvaise foi pour celles et ceux qui, par exemple, se verront prescrire une activité physique par leur médecin. Étrange manque de lucidité à l’égard de soi-même quand il s’agit d’admettre nos ‘défaillances’.Tout aussi étrange cette certitude qui nous habite quand nous estimons nos propres mérites ‘positifs’, quand nous sommes convaincus que nous méritons notre salaire
, notre situation sociale, notre conjoint… Les mesures de ‘pseudo-responsabilisation’ peuvent alors être prises dans tous les domaines de l’existence puisqu’elles ne concernent que les autres. Aussi longtemps que nous ne percevons pas que nous sommes également touchés par les réductions du champ de la solidarité, nous nous contentons de déplorer que les mailles du filet de protection sociale s’élargissent. Vient alors le moment où ce filet ne retient pas un proche, ou nous-mêmes, et la lumière se fait sur le processus qui est à l’œuvre.
Nous verrons plus loin qu’une attitude de ‘care’ des uns vis-à-vis des autres est susceptible de nous éviter cette désagréable surprise, mais imaginons un instant qu’une masse critique au sein de la population vive ces dénis de solidarité, imaginons alors les défis auxquels la société devra faire face. Les solutions qui émergeront des lieux de confrontations vont, tout comme pour la légitimation de la croissance, constituer les nouvelles bases de la société. Nous allons voir que, tout comme le renoncement à la croissance a un prix, à nos yeux justifié, le maintien de la solidarité exige que nous assumions les réelles responsabilités consubstantielles à une liberté légitimement revendiquée.
Le défi technologico-éthico-médical
Notre analyse est focalisée sur les soins de santé mais c’est bien l’ensemble des domaines de l’existence qui sont touchés par les mesures d’inspiration néolibérales. Les soins de santé, nous l’avons déjà souligné, sont toutefois un ‘lieu’ particulier où l’on retrouve la plupart des sentiments humains mais aussi la plupart des possibles expérimentations d’ordre politique, économique, sociologique, psychologique… Parce qu’il s’agit d’un des biens les plus précieux avec l’amour, la santé concentre les tensions, les déchirures, les craintes, les espoirs, la vie finalement jusqu’à ses derniers instants. La manière d’entrer en colloque singulier avec son médecin, mais aussi d’en sortir, la relative difficulté ou facilité avec laquelle on passe au travers des tracasseries administratives et financières avec son assureur ou l’institution de soins, vont déterminer l’existence qu’il nous est permis de vivre.
Au centre du défi médical, nous identifions la dyade personne – maladie. Dyade, car il nous semble que les deux éléments sont particulièrement interconnectés mais aussi parce qu’ils doivent, pensons-nous, rester différenciés afin d’éviter que la personne ne soit réduite à un patient, lui-même identifié à sa maladie.
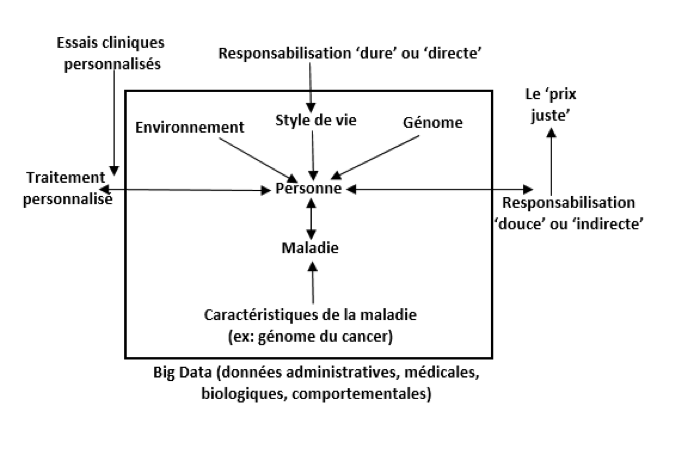
D’essentiellement médical, le défi est devenu ‘technologico-médical’ en raison des multiples rôles que peuvent jouer les nouvelles technologies dans la détection des maladies, leur prévention et leur traitement. La figure 1 illustre en quoi le traitement de la ‘personne-maladie’ devient de plus en plus personnalisé. La connaissance du génome humain, objet de nombreuses convoitises, peut-être combinée à celle de la pathologie et dans le cas d’une tumeur, sa caractérisation génomique est de nature à affiner les thérapies proposées.
Avant de penser à traiter, on peut évidemment détecter les risques, c’est-à-dire procéder à des tests de dépistage, qui confirment ou infirment la présence d’une pathologie. On peut également procéder à des tests prédictifs tels que ceux qui ont amené Angelina Jolie à décider de subir une mastectomie bilatérale car elle avait appris que ses gènes BRCA1 étaient l’objet d’une mutation signifiant un risque très élevé de cancer du sein. Si l’on ajoute à ces connaissances extrêmement pointues relatives à la génomique, les informations concernant le style de vie et l’environnement de la personne, on atteint un niveau de connaissance dont certains n’hésitent pas à dire que l’on «pourrait faire en sorte qu’un citoyen ne devienne pas un patient». C’est ce que promet finalement Google qui a annoncé le 18 septembre 2013, la création de Calico, société qui va œuvrer à l’allongement de l’espérance de vie en franchissant les frontières du transhumanisme que Google soutient en parrainant une institution qui forme des spécialistes en NBIC
(Alexandre, 2013).
C’est toujours Google qui va lancer la ‘Baseline Study’ qui consistera à séquencer le génome de 10.000 volontaires dans le monde et à suivre toutes les données possibles sur leur état de santé. À terme, il s’agit de proposer, en partenariat avec Novartis et Biogen, des innovations telles que des lentilles de contact qui en plus de corriger la vue, analysent en permanence le taux de sucre ou des nanocapteurs qui repèrent les cellules cancéreuses dans le sang (Hecketsweiler, 2015b).
On peut imaginer que les essais cliniques randomisés ‘traditionnels’ vont laisser la place progressivement à des ‘essais cliniques personnalisés’ concernant quelques personnes (Cabut et Santi, 2013), chacun devenant finalement porteur d’une ‘maladie rare’. Afin de ‘parfaire’ l’identité médicale du futur ex-patient les très nombreuses applications informatiques existantes et en développement apporteront demain la touche finale à la levée totale de l’intimité humaine au travers d’un Big Data qui pourrait à terme connecter des données administratives, médicales et comportementales. On nous promet un changement de paradigme du ‘curatif’ au ‘préventif’ mais au vu de l’importance du secteur de la e-santé, estimé à 2,4 milliards d’euros en 2012, on ne doit pas s’attendre à une remise en question du paradigme de la croissance et du capitalisme.
Mais ne nous laissons pas distraire par des considérations bassement matérielles: comment résister à ce monde merveilleux qui vous promet la vie quasi éternelle pour autant que nous ouvrions notre cœur et tous nos autres organes à l’appétit pantagruélique de super ordinateurs qui, dans le cas très improbable d’une maladie, proposeront à notre médecin le remède sur-mesure à la place des pilules prêt-à-porter actuelles censées convenir à tout le monde, donc à personne?
On serait abusivement optimiste en pensant que la personne, cet humain que Jean-Jacques Rousseau distinguait de l’animal grâce à sa liberté, refuserait de céder les secrets de son existence contre quelques années de vie. En effet, selon une enquête de PwC réalisée en mai 2014 auprès de 9.281 personnes au niveau mondial, 67% des répondants seraient prêts à placer un capteur dans leur voiture ou leur maison si cela pouvait générer une réduction de primes d’assurance. Selon la même enquête, un répondant sur deux serait prêt à fournir des informations additionnelles à son assureur à propos de son style de vie afin qu’il puisse trouver les services les plus adéquats pour sa situation (PricewaterhouseCoopers, 2014b).
Quelle éthique peut-on encore espérer pour les applications d’une technologie dont on ne peut limiter l’évolution quand elle se dit au service de la médecine, donc de l’humanité? Une médecine dont on nous annonce qu’elle ne sera peut-être plus représentée physiquement par des humains mais qu’elle agira au travers de la média-médecine (consultation par skype, chirurgie robotique et monitoring à distance) (Vallancien, 2015)?
Figure 1: Schématisation des défis technologico-médical et sociétal liés à la légitimation de la réduction de la solidarité
Le défi sociétal
On perçoit très clairement le défi sociétal que ne manquera pas de susciter cette question complexe. Les tendances ‘lourdes’ à proposer et implémenter des mesures de pseudo-responsabilisation devraient dans un tel contexte devenir quasiment obsolètes. Grâce à l’e-santé, on peut en effet s’attendre à ce que les comportements préventifs deviennent une évidence pour chacun.
Cette prévention qui «diffère de la prudence, en ce qu’elle repose sur un comportement volontaire, qui se traduit par la pratique d’activités physiques, le contrôle de l’alimentation, le tout rendu particulièrement facile grâce à la pénétration des nouvelles technologies dans notre quotidien» devrait intégrer naturellement la vie de ‘l’homme-en-santé’ de demain. Les mesures ‘dures’ et ‘directes’ de responsabilisation financière pourraient en effet être remplacées progressivement par une pseudo-responsabilisation ‘douce’ et ‘indirecte’.En fait, le vocable ‘responsabilisation’ pourrait céder la place à celui de ‘juste prix’, beaucoup moins connoté au niveau moral, signifiant ainsi que chacun couvre les coûts précis que le maintien de son état de santé génère.
Aujourd’hui, au-delà des arguments éthiques qui fondent la solidarité, même à l’égard de celles et ceux qui ne semblent pas tout faire pour adopter un comportement sanitairement correct, l’argument de l’impossibilité technique se révèle à la fois pertinent et dangereux. Pertinent car il justifie que l’on ne se lance pas dans des processus de responsabilisation sur base de critères peu rigoureux, mal étayés par les données empiriques et tout aussi mal servis par des données personnelles lacunaires. Dangereux, car il invite à la révision des avis à l’égard de la responsabilisation dès lors que les obstacles techniques sont levés, ce que promet l’utilisation du Big Data. Si nous ne sommes pas parvenus à sortir du paradigme néo-classique, que chacun est devenu l’objet d’une attention technico-médicale unique car il s’est totalement mis à nu, afin de bénéficier du meilleur traitement mais aussi de la meilleure assurance, alors le concept même de solidarité devrait apparaître comme dépassé, relevant d’un autre temps. À moins que nous soyons capables de relever un défi démocratique de taille.
Le défi démocratique
Dominique Rousseau propose de radicaliser la démocratie, de «revenir aux principes, à la racine de la chose démocratique, c’est-à-dire au peuple» car le peuple a «été englouti par le marché – le consommateur a pris le pas sur le citoyen – et par la représentation: les représentants parlent à la place des citoyens» (Rousseau, 2015).
C’est un peu ce qui a été entrepris récemment en Belgique lorsqu’on a demandé à la population de s’exprimer à propos de ses préférences à l’égard des critères à utiliser pour décider du remboursement des biens et soins médicaux (Cleemput et al., 2014) après avoir testé l’idée auprès des décideurs (Cleemput et al., 2015, Cleemput et al., 2012).Nous avons déjà évoqué ces exemples de mobilisation citoyenne qui permettent d’imaginer la constitution progressive d’un contre-pouvoir légitime. Toutefois, on peut craindre que si la personne est monitorée par une alliance entre la technologie, la médecine et l’assurance, elle soit dépossédée de sa volonté d’expression. Lorsqu’on accepte de se livrer entièrement à un super-ordinateur et de suivre les recommandations qu’il produit pour notre ‘meilleure santé’, est-on encore capable de contester le système?
Nous avons développé le concept de ‘care capacitant’, cette pratique qui consiste à ‘prendre soin’ de soi d’abord et des autres afin qu’ils puissent accepter leurs vulnérabilités et être progressivement libérés des multiples contraintes liées à une ‘obligation de performance’. Être ainsi libéré était selon nous une porte ouverte à une réelle responsabilisation tant individuelle que collective (Léonard, 2012, Léonard, 2013a, Léonard, 2013b, Léonard, 2014a, Léonard, 2014b, Léonard, 2014c, Léonard, 2015).
Face au déterminisme total qui se profile au travers des données rassemblées au sein du Big Data, le ‘care capacitant’ est peut-être le seul espoir de rendre à chacun des degrés de liberté car si notre dossier informatisé complet peut conclure à l’existence d’une maladie en devenir et qu’il peut proposer un médicament personnalisé, il ne pourra jamais prévoir ce que deviendra notre comportement demain suite à la rencontre de celui ou celle qui aura pris le temps de ‘prendre soin de nous’. Un espoir de liberté subsiste donc, un espace demeure pour une vraie responsabilité, le citoyen et donc le peuple ne sont pas encore en état de mort cérébrale. Nous serions alors capables de relever un défi supplémentaire qui consiste à contester le monopole des connaissances aux détenteurs du Big Data.
Le défi épistémologique
Si l’on considère l’épistémologie dans son acception la plus large c’est-à-dire comme la théorie de la connaissance, l’ultime défi que l’on peut identifier est très probablement celui qui concerne le ‘quoi’ et le ‘comment’ des connaissances dont la personne et la société de demain auront besoin. L’évolution des technologies est bien en marche et il nous semble indispensable de considérer Big Data et la média-médecine comme des données réelles afin d’imaginer quels types de connaissances alternatives il nous appartient de développer pour conserver, voire redonner vigueur, à l’humain.
Afin de calculer le ‘juste prix’, dont on peut douter qu’il s’agira d’un ‘prix juste’, d’une médecine personnalisée, les assureurs de demain devront disposer des mêmes informations que le corps médical, c’est-à-dire des risques de pathologies objectivés aux moyens de données génétiques et comportementales. On ne peut espérer naïvement qu’ils renonceront à en extraire le maximum de profit possible, leur reprocher cette démarche mercantile trahirait d’ailleurs une méconnaissance des rouages de l’économie capitaliste.
Toutefois, si l’on prend au sérieux le rôle des associations de citoyens, si l’on renforce notre sentiment, qui devrait idéalement devenir une conviction, que celles et ceux qui nous gouvernent nous représentent, il faut alors se soucier de la manière de prendre connaissance des valeurs et préférences de la population.
Nous situons l’essentiel de ce défi épistémologique alternatif à ce niveau, rendre compte de ces valeurs de manière objective certes mais aussi en ayant pris le soin d’informer les citoyens, au départ d’une certaine posture philosophique, du contexte et des conséquences de leurs choix.
Recueillir l’avis de la population exige une pédagogie déclinée en fonction des ‘capabilités’ de chaque groupe à intégrer l’information fournie. Il peut paraître paradoxal que nous considérions inévitable le fondement de la démarche par une certaine ‘posture philosophique’ alors que nous prônons l’objectivité de la restitution des résultats de ces ’enquêtes d’opinion’. N’oublions pas qu’il s’agit de constituer une connaissance utile alternative au développement d’un système de santé dont les soins ne seront pas les seuls à être ‘personnalisés’, c’est fort probablement aussi la couverture des coûts qui sera ‘individualisée’, rendant le concept de solidarité obsolète.
C’est donc uniquement si l’on croit à une société alternative, si l’on veut, contre la rationalité économique et financière, proposer une rationalité humaniste, que l’on décidera d’entamer cette élaboration d’une connaissance alternative. S’informer auprès des citoyens-patients et les informer exige la pratique d’un ‘care informationnel’, une manière de concevoir les questions à poser et les informations à transmettre qui exige le plus grand soin dans le choix des mots, des concepts, des articulations et argumentations afin d’être compris et de recevoir, non pas ce à quoi on s’attend, mais ce qui vit au plus profond des personnes.
Ce qui a été réalisé par le KCE pour les règles de bonnes pratiques en ce qui concerne l’accouchement à bas risques (Mambourg et al., 2010), le dépistage du cancer de la prostate (Mambourg et al., 2014), la surveillance active du cancer de la prostate (Jonckheer et al., 2013), les préférences de la population à l’égard des critères de remboursement (Cleemput et al., 2014) sont autant d’exemples de pratique de ce ‘care informationnel’ susceptibles de montrer une voie pour relever le défi épistémologique auquel chercheurs en santé publique et décideurs sont confrontés.
Conclusion programmatique à l’attention des sciences économiques
L’économie de la santé au sens strict de son acception est fortement impliquée dans les décisions relatives à l’affectation de moyens limités aux fins de soins multiples, essence du problème économique. L’approche d’inspiration utilitariste qui prédomine jusqu’à présent a permis de systématiser des décisions qui pouvaient prendre un caractère quelque peu arbitraire ou du moins manquer d’une certaine cohérence.
Avant d’imaginer évacuer totalement cette approche d’inspiration néoclassique (mais le faut-il vraiment?), on peut la compléter par des outils d’intégration d’aspects éthiques qui permettent de renforcer, nuancer voire contredire des conclusions d’ordre quantitatif (Cleemput et al., 2015). On entre alors dans l’économie de la santé comprise comme l’organisation des différents éléments de l’ensemble ‘système de santé’. Intégrer l’éthique, et notamment les questions d’équité, dans l’économie de la santé répond à un besoin identifié dans de nombreuses disciplines par nature complémentaires: la médecine, la santé publique, la sociologie, la philosophie, la psychologie et l’économie. Toutefois, trop souvent les débats n’associent pas l’économie à ces disciplines, ils les opposent. Il nous semble que la simple juxtaposition de postures différentes n’est pas de nature à apporter une réponse féconde aux multiples défis que nous avons identifiés, il est indispensable d’opérer une réelle intégration de toutes les approches susceptibles de contribuer à une solution humaniste à des problèmes qui le sont tout autant.
Si le concept de risque se dilue progressivement dans l’avènement d’un déterminisme quasi complet, celui d’assurance deviendra beaucoup moins pertinent et il nous faudra des fondements moraux solidement établis et acceptés au sein de la société pour justifier la solidarité. Le concept d’efficience doit être revu à l’aune de considérations éthiques susceptibles d’apporter des pondérations aux gains de santé pour certains types d’états de santé qui nécessitent certains types de soins (par exemple les soins palliatifs, les soins aux grands prématurés, les soins aux personnes lourdement dépendantes ou handicapées).
De la même manière, les concepts d’assurance, hasard moral et sélection adverse doivent aussi être revisités pour tenir compte du degré de certitude qui va de plus en plus entourer les épisodes de maladies et de soins. L’économiste ne doit-il pas adopter une posture éthique forte, pour autant que cela corresponde à ses convictions, afin de redonner un fondement à la solidarité? Imaginons qu’un assureur annonce à une personne le ‘juste prix’ qui lui est demandé pour son programme de santé pour les cinq prochaines années. Imaginons, que la personne dispose des moyens financiers pour assumer ce coût. Si elle est mise au courant du ‘juste prix’ demandé à une personne en situation légèrement moins favorable, elle pourrait estimer que le léger supplément à payer par l’autre est tout à fait acceptable puisqu’elle-même assume un montant à peine inférieur. De manière itérative, elle peut ensuite adopter un raisonnement similaire pour la personne qui devra payer un ‘juste prix’ très légèrement supérieur à celui réclamé à la personne précédente. Et ainsi de suite jusqu’à atteindre un ‘juste prix’ rédhibitoire. Mais à partir de quelle différence, la personne de référence est-elle censée réagir et s’exclamer, «cela suffit, je suis disposée à payer pour cette personne»?
Si ce raisonnement est suscité chez l’ensemble des personnes d’une société, nous serions probablement surpris de la cohérence d’ensemble en défaveur de la solidarité que ces approches itératives pourraient susciter. Une économie ‘sèche’ se contentera de concevoir le modèle qui permettra d’extraire le profit maximum de chacune de ces situations. L’économie alternative devra concevoir un ‘produit d’assurance’ fondé sur le concept de compassion ou même de pitié si l’on peut suivre Rousseau pour qui un principe a été donné à l’homme pour adoucir la férocité de son amour propre et tempérer l’ardeur qu’il a pour son bien-être par une répugnance innée à voir souffrir son semblable
.
Pourquoi alors ne pas prévoir un ‘produit’ d’assurance qui intègre cette propension à la pitié et justifier, de manière à nouveau itérative, l’aide financière à apporter à d’autres, beaucoup moins bien lotis que nous et alors réitérer le raisonnement, cette fois à l’égard de personnes qui nous sont de plus en plus proches, et pour lesquelles, chacun ressent suffisamment de pitié pour leur apporter son aide au moyen d’un système de ‘péréquation des justes prix’?Finalement de nombreux outils ‘néoclassiques’ pourraient être ’récupérés’ afin de refonder la solidarité dont nous craignons qu’elle soit mise à mal par les évolutions technologiques dans le prolongement d’une critique déjà bien rôdée de l’État-providence. Si nous ne nous trompons pas trop, l’ampleur des défis à venir est telle qu’il nous faudra inventer une collaboration interdisciplinaire qui n’exclura aucune forme de pensée, aucun type d’approche mais qui au contraire pourra les rapprocher et faire en sorte que les différents concepts et modes de travail soient véritablement intégrés et articulés autour de valeurs morales incontestables si l’avenir de l’humain nous préoccupe encore.
Bibliographie
- Alexandre, L. (2013) Google contre la mort. Le Monde – Sciences & Technologies. Paris.
- Cabut, S. & Santi, P. (2013) Essais cliniques des médicaments: la nouvelle donne. Le Monde (Édition du 09 décembre). Paris.
- Cabut, S. & Santi, P. (2015) Sport. Le champion des traitements. Le Monde (Édition du 22 avril). Paris.
- Caulier, S. (2014) Vers une médecine préventive et personnalisée. Le Monde (Édition du 03 novembre). Paris.
- Cleemput, I., Christiaens, W., Kohn, L., Léonard, C., Daue, F. & Denis, A. (2015) Acceptability and Perceived Benefits and Risks of Public and Patient Involvement in Health Care Policy: A Delphi Survey in Belgian Stakeholders. Value in Health, (2).
- Cleemput, I., Devos, C., Devriese, S., Farfan-Portet, M.-I. & Van De Voorde, C. (2012) Principles and criteria for the level of patient cost sharing: Reflections on value-based insurance. Health Service Research Nr 186. Bruxelles, Centre fédéral d’expertise des soins de santé (KCE).
- Cleemput, I., Devriese, S., Kohn, L., Devos, C., Van Til, J., Groothuis, K., Vandekerckhove, P. & Van De Voorde, C. (2014) Incorporating societal preferences in reimbursement decisions. Relative importance of decision criteria according to Belgian citizens. Health Service Research (HSR) Nr 234. Bruxelles, Centre fédéral d’expertise des soins de santé (KCE).
- Hecketsweiler, C. (2015a) L’ADN, nouvel eldorado de la pharma. Le Monde (Édition du 10 février). Paris.
- Hecketsweiler, C. (2015b) ‘La médecine du futur, c’est le suivi continu des données du patient’. Le Monde – Économie & Entreprise (Édition du 25 avril). Paris.
- Henri, I. (2014) D’un système de santé curatif à un modèle préventif grâce aux outils numériques. 16 propositions pour un changement de paradigme des politiques de santé. Livre blanc., Renaissance numérique.
- Jonckheer, P., Van Landeghem, S., Christiaens, W., De Winter, L., Pierart, J. & Mertens, R. (2013) Le processus décisionnel dans le choix pour la surveillance active du cancer localisé de la prostate. Health Services Research Reports Nr 210. Bruxelles, Centre fédéral d’expertise des soins de santé (KCE).
- Léonard, C. (2012) La responsabilisation capacitante: un nouveau paradigme pour refonder l’État-providence? Éthique et économique/Ethics and Economics, 9(2), 45-65.
- Léonard, C. (2013a) Être libre et responsable pour refonder la solidarité. Revue d’éthique et de théologie morale, 275(Septembre), 9-35.
- Léonard, C. (2013b) Le care capacitant comme alternative au paradigme néoclassique de la responsabilité individuelle. L’exemple de la consommation de statines. Revue du MAUSS, 41, 157-172.
- Léonard, C. (2014a) Concilier priorité de santé et liberté réelle: l’action du “care” capacitant. Les tribunes de la santé, (Mars), 51-60.
- Léonard, C. (2014b) Décision, justice et capacitation des patients, Chapitre 21 – Décision, proportionnalité et justice distributive in 4e édition, éd., Dunod, Juin 2014, pp. 214-236. IN Jacquemin, D. & De Broucker, D. (Eds.) Manuel de soins palliatifs (4e édition). Dunod. p. 214-236.
- Léonard, C. (2014c) La responsabilisation capacitante. Un paradigme pour refonder la solidarité. IN Thiel, M.-J. (Ed.) Les enjeux éthiques du Handicap. Strasbourg, Presses Universitaires de Strasbourg – Chemins d’Éthique. p. 249-259.
- Léonard, C. (2015) Libérer et responsabiliser pour refonder la solidarité, Namur, Presses Universitaires de Namur – Épistémologie et sciences du vivant.
- Mambourg, F., Gailly, J. & Wei-Hong, Z. (2010) Recommandation de bonne pratique pour l’accouchement à bas risque. KCE Reports. Good Clinical Practice (GCP). Bruxelles, Centre fédéral d’expertise des soins de santé (KCE).
- Mambourg, F., Kohn, L., Robays, J., Janssens, S., Albertijn, M. & De Laet, C. (2014) Un outil d’aide à la décision en cas de demande d’un dépistage du cancer de la prostate par PSA. KCE Reports. Good Clinical Practice (GCP) Nr 224. Bruxelles, Centre fédéral d’expertise des soins de santé (KCE).
- PricewaterhouseCoopers (Pwc) (2014a) Belgian Reward Barometer.
- PricewaterhouseCoopers (Pwc) (2014b) Insurance 2020: The digital price – Taking customer connection to a new level.
- Rousseau, D. (2015) ‘Il faut construire une démocratie continue’. IN Johannès, F. (Ed.) Paris, Le Monde – Culture & Idées (Édition du 25 avril).
- Rousseau, J.-J. (2008) Discours sur l’origine et les fondements de l’inégalité parmi les hommes, Paris, Garnier-Flammarion.
- Vallancien, G. (2015) ‘La média-médecine va de plus en plus remplacer les médecins’. in Lacroix, A. (Ed.) Paris, Philosophie magazine N°89 (Mai), p.17.
Cet article est fondé sur une communication effectuée lors du colloque ‘Recherche et régulation, qui a eu lieu à Paris. Je remercie les participants à l’atelier ‘Crise du système de santé’ pour les commentaires qui ont permis d’améliorer cet article.
L’auteur est Directeur général adjoint du KCE, Professeur invité à l’UCL, Maître de conférences à l’UNamur et Professeur à la HELHa, il s’exprime en son nom personnel, ses propos n’engagent nullement les institutions auxquelles il appartient.
Voir dans le numéro précédent de cette même revue notre article ‘Tisser les fils de la société. Première partie – Combattre le primat de la croissance’.
En effet, un amendement à la loi santé française allant dans ce sens, proposé par l’ex Ministre des sports Valérie Fourneyron, a été adopté le 10 avril 2015 à une large majorité (Cabut et Santi, 2015).
Selon une enquête récente de PwC, 50% de 882 Belges interrogés estiment qu’ils ne sont pas bien récompensés de leurs effets, ils étaient 40% en 2013 (PricewaterhouseCoopers (PwC), 2014a).
Début janvier, Roche a acquis pour 800 millions d’euros une participation majoritaire dans Foundation Medicine https://www.foundationmedicine.com/, une société américaine partiellement financée par Google et spécialisée dans l’analyse génétique (Hecketsweiler, 2015a).
Voir l’interview du Directeur solutions et marchés émergents de l’éditeur de logiciels SAS (Caulier, 2014).
NBCI – Nanotechnology Business Creation Initiatives.
Ainsi qu’un taux de croissance annuel de 4 à 7% à l’horizon 2017 (Henri, 2014), p.7. Document émanant du Think Tank ‘Renaissance Numérique’ qui se définit comme «un lieu d’échanges, de réflexion, d’expertise et de production d’idées et de projets qui contribue à éclairer les citoyens et les décideurs, dans le sens de l’intérêt commun au travers d’un projet éducatif, scientifique, culturel et social».
Voir notamment (Rousseau, 2008), p.79.
(Henri, 2014), p11.
Les groupements d’achats d’assurances tels que ceux que l’on connait pour l’énergie, risquent de ne pas suffire pour sauver la solidarité (Voir la Libre Belgique du 23 avril 2015, p.34 «L’achat groupé gagne aussi les assurances».
(Rousseau, 2008), p.95.