Eurotox a publié son rapport sur l’usage de drogues en Wallonie et à Bruxelles pour l’année 2016. Nous vous présentons ci-dessous un résumé pour la région bruxelloise. Les résultats pour la région wallonne paraitrons dans un prochain numéro d’Education Santé.
Les tendances épidémiologiques marquantes
L’usage de drogues dans la population générale – Enquête HIS 2013
Selon la dernière enquête Health Interview Survey (HIS), la prévalence de l’usage de cannabis au cours de la vie (usage du produit au moins une fois dans la vie) est de 22 % dans la population bruxelloise âgée de 15 à 64 ans. L’usage de cannabis sur la vie est plus élevé au sein de la tranche d’âge des 15-24 ans (34 %) ainsi que chez les hommes. L’âge moyen du premier contact avec ce produit est d’environ 18 ans et 4 mois. La prévalence de l’usage actuel de cannabis (au moins une consommation au cours des 30 derniers jours) est de 5,2 % dans la population bruxelloise. Il concerne surtout les 15-24 ans (13,4 %) ainsi que les 25-34 ans (8,2 %). L’usage quotidien (ou presque) de cannabis concernerait 1,2 % des Bruxellois de 15-64 ans. La prévalence de l’usage au cours de la vie d’une drogue illicite autre que le cannabis est de 5,6 % dans la population bruxelloise de 15 à 64 ans. La tranche d’âge la plus concernée est celle des 15- 24 ans (10,9 %). En Région bruxelloise, comme partout en Belgique, la prévalence d’usage de cannabis au cours de la vie a significativement augmenté depuis 2001, quoiqu’elle semble s’être stabilisée. L’usage actuel est quant à lui resté relativement stable. Cela suggère une augmentation progressive du nombre de personnes qui expérimentent ce produit, sans que cela ne s’accompagne d’une augmentation du nombre de consommateurs réguliers. La prévalence d’usage sur la vie d’une autre drogue illicite que le cannabis est relativement stable entre 2008 et 2013.
L’usage d’alcool dans la population générale – Enquête HIS 2013
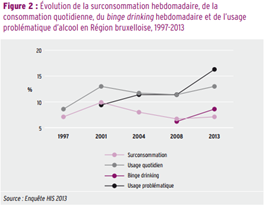
Selon l’enquête HIS 2013, la prévalence de la surconsommation hebdomadaire d’alcool (au cours des 12 derniers mois) est de 7,1 % chez les Bruxellois âgés de 15 ans et plus. Elle augmente avec l’âge mais la différence de genre est peu marquée. La prévalence de la consommation quotidienne est de 13 % dans la population bruxelloise de 15 ans et plus, et celle de la consommation quotidienne à risque
est de 5,8 %. Elles augmentent également avec l’âge des répondants. Contrairement aux autres indicateurs, la consommation quotidienne à risque tend à être plus élevée chez les femmes que chez les hommes. Il semble donc y avoir davantage de femmes que d’hommes qui consomment quotidiennement une quantité excessive d’alcool : 6,8 % des femmes contre 4,7 % des hommes. La prévalence du binge drinking hebdomadaire
s’élève à environ 9 % chez les Bruxellois de 15 ans et plus. Elle est nettement plus élevée chez les hommes que chez les femmes. Contrairement aux autres indicateurs, dont la prévalence augmente avec l’âge, ce comportement est plus fréquent chez les jeunes, en particulier chez les 15- 24 ans (17 %), y compris les jeunes filles (15,6 %). Enfin, 16,3 % de la population bruxelloise de 15 ans et plus aurait déjà eu un problème d’usage d’alcool. La prévalence sur la vie de l’usage problématique d’alcool est plus élevée chez les hommes que chez les femmes, et elle concerne moins les 15-34 ans ainsi que les plus de 64 ans.Les analyses standardisées pour l’âge et le sexe montrent que la surconsommation hebdomadaire et la consommation quotidienne sont relativement stables dans le temps. En revanche, le binge drinking hebdomadaire et la prévalence sur la vie de l’usage problématique ont augmenté de manière significative sur la période étudiée.
L’usage de drogues chez les jeunes – Enquête HBSC 2014
Selon la dernière enquête Health Behaviour in School-aged Children (HBSC) réalisée chez les jeunes scolarisés dans l’enseignement secondaire, la prévalence sur la vie de la consommation de cannabis est en diminution chez les élèves de 15-20 ans scolarisés en Région bruxelloise. En 2014, près d’un quart des jeunes de 15-20 ans ont déclaré en avoir déjà consommé. La consommation des autres produits, peu courante, est soit relativement stable soit en diminution par rapport à ce que l’on observait précédemment. En 2014, 1,9 % des étudiants bruxellois de 15-20 ans interrogés ont déclaré consommer du cannabis tous les jours au moment de l’enquête, et 3 % pas quotidiennement mais chaque semaine.
Les demandes de traitement – TDI 2015
2015
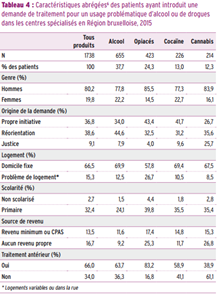
Selon le Treatment Demand Indicator (TDI), on dénombre actuellement près de 2000 nouvelles prises en charge annuelles pour une problématique de consommation d’alcool ou de drogues (ce qui correspond à un peu plus de 1700 patients) dans les services spécialisés en assuétudes de la Région bruxelloise. La demande de traitement émane le plus souvent d’une réorientation du secteur psycho-médico-social (38,6 %) ou d’une démarche initiée par la personne (36,8 %), plus rarement du secteur judiciaire (9,1 %). Les demandes émanant du secteur judiciaire sont toutefois relativement élevées lorsque le produit problématique principal est le cannabis (25,7 %). L’alcool est le produit principal le plus fréquemment cité comme étant à l’origine des demandes de traitement des patients (37,7 %), suivi par les opiacés (24,3 %), la cocaïne (13 %) et le cannabis (12,3 %). Les patients présentent généralement des antécédents thérapeutiques pour un usage problématique d’alcool ou de drogues (66 %). Ils sont relativement nombreux à présenter, voire à cumuler certains facteurs de précarité : problème de logement (15,3 %), revenus limités (30,2 %), faible niveau d’instruction (35,1 %). Enfin, 21,4 % des patients ont déjà eu recours à l’injection et parmi ceux-ci, 54 % ont déjà partagé une seringue usagée.
Les traitements de substitution aux opiacés en 2015
Selon l’enregistrement des traitements de substitution aux opiacés (TSO), le nombre de patients mutualisés résidant en Région bruxelloise et ayant bénéficié au moins une fois d’un traitement de substitution à la méthadone s’élevait à 2.200 en 2015. Les traitements à base de méthadone sont beaucoup plus fréquemment délivrés que ceux à base de buprénorphine (environ 8 pour 1). Les TSO sont majoritairement prescrits à des personnes ayant un âge compris entre 35 et 54 ans, et les patients sont principalement de sexe masculin. Sur base de ce registre, on peut estimer qu’il y aurait parmi la population bruxelloise environ 3.500 usagers d’héroïne.
Le système d’alerte précoce
Le système d’alerte précoce (Early Warning system – EWS) est un système de veille sanitaire européen qui permet de recenser les nouvelles drogues de synthèse (NDS) et d’en évaluer les risques. Il permet aussi d’informer rapidement les autorités, les travailleurs de terrain et les usagers de drogues lorsqu’une substance présente un risque sanitaire élevé.Le nombre de NDS recensées sur le territoire européen via ce système était relativement peu élevé et constant au début des années 2000, mais il n’a cessé de croître ces dernières années, passant de 13 NDS en 2008 à 98 en 2015. L’EWS belge a quant à lui recensé un total de 42 NDS sur la période 2005-2011 (contre 164 au niveau européen), 8 en 2013, 31 en 2014 et 42 en 2015. Cette augmentation est attribuable au développement du marché des «euphorisants légaux» (legal highs) et des research chemicals, ces substances généralement de nature synthétique qui sont proposées à la vente sur Internet par des entrepreneurs peu scrupuleux en contournant les lois sur les stupéfiants et sur les substances réglementées.Le nombre d’alertes précoces diffusées par Eurotox a considérablement augmenté depuis 2013, en partie en raison d’une augmentation des alertes portant sur des NDS : 9 alertes sur 15 en 2013, 6 alertes sur 13 en 2014 et 9 alertes sur 14 en 2015. Les 14 alertes diffusées en 2015 portaient sur 34 échantillons de produits différents, dont 12 NDS.
Cadre légal et organisationnel
Les compétences fédérales
Suite à la 6ème Réforme de l’État et les accords de la Sainte Emilie, et afin d’assurer la cohérence et la convergence des politiques francophones, la FWB, la Commission communautaire française (COCOF) et la Région wallonne (RW) ont décidé de former un comité ministériel et d’ériger un organe de concertation permanent. Ainsi, avant tout changement de législation, de réglementation à portée générale, de programmation et dans le cadre de toute concertation sociale relative au secteur «non-marchand», une entité fédérée devra obligatoirement se concerter avec les autres via le comité ministériel, qui ne pourra statuer qu’à partir de l’avis de l’organe de concertation rassemblant les différents partenaires.Sur proposition de la ministre de la santé Mme De Block, la loi portant des dispositions diverses en matière de santé de la ministre fédérale de la santé a été adoptée le 18 décembre 2016. La loi clarifie les compétences des inspecteurs du Service public fédéral Santé publique. Le projet de loi prévoit notamment que les inspecteurs puissent demander des comptes aux supermarchés si de l’alcool est offert en dégustation ; il propose également d’autoriser les inspecteurs à saisir (voire détruire) les boissons alcoolisées en possession de mineurs d’âge. Le projet autorise aussi les personnes qui ne sont pas des professionnels du soin à effectuer des tests démédicalisés (dont les tests VIH) et rend obligatoire les dossiers informatisés pour les médecins généralistes.Une Conférence interministérielle (CIM) Santé publique, rassemblant les membres du Gouvernement fédéral et des Gouvernements des Communautés et des Régions ayant des compétences en santé, a eu lieu le 24 octobre 2016. Elle devait aboutir à l’actualisation de la Déclaration Conjointe pour une politique globale et intégrée en matière de drogues. Toutefois, les ministres compétents en santé ne sont pas parvenus à un accord concernant les salles de consommation à moindre risque (SCMR) et le Plan national alcool, deux enjeux qui conditionnent l’actualisation de la Déclaration. Ainsi, d’une part, le pouvoir fédéral s’est déclaré en défaveur de la mise en place de SCMR, contrairement aux gouvernements fédérés ; et la ministre fédérale de la santé, Mme De Block, a commandé une nouvelle étude de faisabilité des SCMR.Les négociations au sujet du Plan nation alcool n’ont pas non plus abouti, faute d’accord au sein de la majorité fédérale et de propositions satisfaisantes aux yeux des entités fédérées. Dans la perspective de cette CIM, le secteur non-marchand avait émis des recommandations vis-à-vis du futur plan alcool. Le groupe «Jeunes, alcool et société», d’une part, et la Fédito bruxelloise, d’autre part, s’accordent (entre autres) sur certaines propositions :• Interdire la publicité pour les boissons alcoolisées ;• Dépénaliser l’apprentissage parental (la loi actuelle interdisant toute délivrance de boissons alcoolisées aux jeunes de moins de 16 ans, même dans le contexte familial) ;• Clarifier et simplifier la loi en vigueur (notamment en modifiant le degré d’alcool des boissons autorisées aux mineurs d’âge) ;• Rééquilibrer le financement des actions de prévention, de RdR et de promotion de la santé par rapport aux actions liées à la sécurité et à la répression.Le Conseil des Ministres a adopté la Note-Cadre de Sécurité Intégrale (NCSI) et le Plan National de Sécurité 2016-2019 en juin 2016. La NCSI comprend un volet «politique intégrée et intégrale actualisée en matière de drogues» qui agit à la fois sur l’offre et la demande de drogues. Afin de réaliser ses priorités en matière de réduction de la demande, le Gouvernement entend (entre autres) : renforcer la prévention, renforcer l’usage d’outils de détection, d’intervention précoce et de réduction des risques, développer la politique de santé pour les consommateurs en prison, etc. Toutefois, la NCSI 2016- 2019 renforce la ségrégation législative entre l’alcool et les autres drogues, d’une part, en élargissant sinueusement la loi de 1921 à la consommation-même de drogues illicites, et, d’autre part, en insufflant l’idée que tout usage de drogues illicites est par nature problématique. Dans un tel cadre, les propositions pour réduire la demande, renforcer la prévention et impulser des initiatives de RdR revêtent le manteau répressif.
En région bruxelloise
La Commission communautaire commune (COCOM) a hérité de compétences en matière de santé (dont la santé mentale et la 1ère ligne de soins) et des travaux ont été menés pour élaborer un plan santé bruxellois (PSB). Les objectifs du plan sont notamment d’améliorer l’accessibilité aux soins sur le plan géographique, social et financier, et de créer une politique cohérente de santé en collaboration avec l’ensemble des entités politiques compétentes en santé.Le 27 avril 2016 s’est tenu le Gouvernement thématique Santé du Gouvernement francophone bruxellois auquel étaient présents les quatre ministres compétents en Région bruxelloise. À son issue, la ministre Cécile Jodogne a déclaré qu’il était central de développer une politique de santé cohérente à Bruxelles. Elle a également établi 8 thématiques prioritaires, dont la réduction des risques en matière de drogues et assuétudes, la diminution des cas d’infection au VIH et autres infections sexuellement transmissibles, la réduction des inégalités en matière d’accès à la santé, et la santé communautaire (qui encourage la participation des usagers aux projets et décisions qui les concernent). Le décret du 5 mars 2009 relatif à l’offre de services ambulatoires dans les domaines de l’Action sociale, de la Famille et de la Santé a été modifié par décret au Parlement bruxellois francophone, de façon à intégrer la réduction des risques (RdR) aux matières et missions des services actifs en matière de toxicomanies. Adopté par l’Assemblée et le Collège de la COCOF le 20 juillet 2016, ce décret reconnaît pleinement la RdR comme stratégie de Santé publique.Suite au transfert de compétences, la ministre en charge de la santé à la COCOF a également opté pour la rédaction d’un nouveau décret de promotion de la santé. Adopté en février 2016, ce décret établit notamment les dispositions relatives au plan de promotion de la santé et son évaluation, ainsi que la création d’une section «Promotion de la santé» au sein du Conseil consultatif bruxellois francophone de l’Aide aux personnes et de la Santé. Le financement des services de promotion de la santé prendra la forme d’appels à projets. Toutefois, un tel système de financement risque de placer les associations dans une temporalité courte, sans garantie de prolongement, et d’organiser la concurrence au sein d’un secteur qui pourrait perdre alors de sa diversité et de sa flexibilité.La 6ème Réforme de l’État a renforcé les compétences des Régions en matière de politiques de prévention et de sécurité. C’est dans ce cadre que la Région bruxelloise a décidé de créer un nouvel Organisme d’intérêt public (OIP) baptisé «Bruxelles Prévention & Sécurité» en 2015. L’une des principales missions de ce nouvel OIP est de rédiger le Plan global de sécurité et de prévention, qui devra s’articuler avec le Plan national de sécurité du fédéral. Approuvé en février 2017 par le Gouvernement de la Région bruxelloise, le Plan fixe les priorités régionales en matière de prévention et de sécurité, dont la prévention et la lutte contre les assuétudes.
Débats et évolutions
UNGASS 2016
En octobre 2012, la Colombie, le Guatemala et le Mexique ont demandé l’organisation d’une session spéciale de l’Assemblée générale des Nations Unies (UNGASS) au sujet des politiques drogues. La conférence s’est tenue en avril 2016 à New York. Les États membres ont alors adopté le document final «Notre engagement commun à aborder et combattre efficacement le problème mondial de la drogue».Parmi les avancées les plus marquantes, nous relevons la référence, pour la première fois, au concept de proportionnalité des peines. Le document appelle également à la prise en compte de la dimension «genre» dans l’élaboration des politiques publiques et au développement d’alternatives en matière de condamnation ou de peine. Le besoin d’aborder la culture illicite mais aussi la production et le trafic à travers le prisme de problèmes socio-économiques parcourt le document. Les États membres s’engagent également à offrir aux détenu.e.s des soins de santé équivalents à ceux disponibles en milieu libre. Enfin, les pouvoirs publics doivent veiller à ce que les structures de traitement et de réadaptation des personnes souffrant de toxicomanie soient de qualité et exemptes de traitements «cruel[s], inhumain[s] ou dégradant[s]».Toutefois, les références faites au respect des Droits de l’Homme restent floues. En effet, le document final ne se prononce ni sur ce qu’il entend par une telle notion, ni sur les droits des «peuples autochtones». Le document final ne comporte aucune référence explicite à la réduction des risques, et nulle mention n’est faite de l’échec de la guerre globale contre les drogues ni de l’inefficacité du paradigme prohibitionniste. Certains États et observateurs avaient espéré que l’UNGASS 2016 constitue un tournant vers une approche réaliste et globale de la problématique. À l’issue, cependant, force est de constater que nous en sommes encore loin : le document final reste sans surprise et sans prise de position réellement innovante ; il n’est pas non plus contraignant pour les États et son contenu est flexible (c’est-à-dire que les États souverains adaptent celui-ci à leurs lois nationales et à leurs us et coutumes). La prochaine session spéciale de l’Assemblée générale des Nations Unies dédiée aux politiques drogues se tiendra en 2019.
La reconnaissance légale des SCMR et du traitement par diacétylmorphine
Les deux propositions de loi du parlementaire Willy Demeyer portant sur la reconnaissance légale des SCMR et celle du traitement par diacétylmorphine ont été rejetées par la Chambre des représentants en mars 2015 et renvoyées à la Commission Santé de la Chambre. En mai 2015, la Commission Santé a fait parvenir une demande d’avis à l’Académie Royale de Médecine qui a rendu un avis favorable aux deux propositions début 2016. Parallèlement, la présidente de la Commission Santé a déposé deux propositions d’avis positifs en septembre 2015. Ces avis ont été remis à la Commission Justice qui, elle-même, examine les deux propositions de lois. Les travaux de la Commission Santé sur les avis étaient toutefois à l’arrêt fin 2016, les parlementaires de la majorité ayant exprimé le souhait d’avoir les avis des Communautés et des Régions avant de se positionner.Ainsi, la Région bruxelloise a apporté son soutien aux propositions, précisant cependant que la faisabilité de telles avancées était conditionnée par l’adaptation des lois fédérales qui régissent la matière, notamment la loi de 1921. In fine donc, le fédéral reste seul compétent pour légiférer sur ces matières. Le ministre wallon en charge de la santé a également déclaré être en faveur de ces propositions.Dans la perspective de préparer la CIM Santé publique qui a eu lieu le 24 octobre 2016, la Réunion thématique Drogues a chargé la Cellule Générale de Politique Drogues de produire une Note au sujet des SCMR. Toutefois, ses constats favorables à l’implantation de SCMR n’ont pas remporté l’adhésion du fédéral qui a réaffirmé sa position lors de la CIM du 24 octobre 2016 : il n’y aura pas de SCMR sous cette législature, leur mise en place ne constituant pas une priorité. Les parties sont néanmoins tombées d’accord pour lancer une nouvelle étude de faisabilité des SCMR.
La santé des détenus
Nos précédents rapports relayaient l’appel en faveur d’un transfert des compétences relatives aux soins des détenus (hommes et femmes) depuis le ministère de la Justice vers le ministère de la Santé publique. Un tel transfert s’avère incontournable afin de garantir une prise en charge optimale de la santé des détenus et de pérenniser à la fois les récoltes de données et les projets de prévention et de RdR.Les lois du pays n’établissent pas de distinction entre les détenus et les personnes vivant extra-muros en matière d’accès aux soins de la santé. Ceci est vrai dans la Constitution, dans la loi relative aux droits du patient de 2002 et dans la loi de Principes de 2005. Dans la pratique, cependant, ces principes ne sont pas respectés, et ce, notamment parce que les soins intra et extra-muros sont respectivement assurés par le Service public fédéral (SPF) Justice et le SPF Santé publique. Les conditions de détention sont également mauvaises et l’accès aux traitements est limité (hépatite C, traitements de substitution). Tous ces éléments contribuent à une mauvaise santé physique et mentale des détenus, qui sont dès lors en moins bonne santé que la population générale.Plusieurs initiatives récentes semblent indiquer que le fédéral et les entités fédérées se saisissent progressivement de la question. Au niveau fédéral, un organe de concertation baptisé «Groupe de pilotage soins et détention» a été mis en place. Le ministre wallon de la santé a demandé un rapport parlementaire au sujet de «La santé et la promotion de la santé des personnes détenues en milieu carcéral». Enfin, les entités fédérées francophones se sont réunies le 20 juin 2016 à l’occasion de la CIM francophone des politiques d’intervention en lien avec le milieu carcéral. Toutefois, les mesures proposées par la CIM ne font pas mention des usagers de drogues et usagers sous traitement de substitution. Il n’est question ni de prévention, ni de RdR, matières pour lesquelles les entités fédérées sont pourtant compétentes et qui participent à la santé globale des (ex-)détenus. La CIM ne semble pas non plus se saisir de la problématique de l’équivalence et de la continuité des soins, ni ne revendique le transfert de la compétence «santé des détenus» vers le SPF Santé publique. Et si la CIM n’aborde pas ces problématiques, c’est sans doute parce qu’elles restent de la compétence du fédéral, grand absent de la Conférence.Tant la mise en place d’initiatives en promotion de la santé, en prévention et en RdR, que l’amélioration des conditions de vie, en passant par l’équivalence des soins de santé, sont des conditions sine qua non de la santé des détenus. Or, garantir le maintien du bon état de santé physique et mentale de ceux-ci est indissociable de la lutte contre la marginalisation et la précarisation de ceux qui sortent.Retrouvez le rapport complet sur le site https://eurotox.org/publications/publications-deurotox/
Il est très probable que les résultats de cette enquête sous-estiment la prévalence réelle de l’usage d’alcool et de drogues, en partie parce qu’ils ne couvrent pas, de par la méthodologie utilisée, les personnes marginalisées (incarcérées, en institutions, sans domicile fixe, etc.).
Consommation de plus de 21 verres standards par semaine pour les hommes et de 14 verres par semaine pour les femmes au cours des 12 derniers mois.
Consommation de plus de 2 verres standards par jour chez les femmes et de plus de 4 verres par jour chez les hommes au cours des 12 derniers mois.
Consommation d’au moins 6 verres d’alcool lors d’une même occasion chaque semaine au cours des 12 derniers mois.
Il s’agit d’un des 5 indicateurs épidémiologiques-clés créés par l’Observatoire Européen des Drogues et des Toxicomanies (OEDT). Il est constitué d’environ 20 variables et permet d’estimer le nombre et de dresser le profil des personnes ayant fait une demande de traitement auprès d’un centre spécialisé en assuétude.
Ce tableau résume un nombre limité de variables du TDI. En outre, certaines variables ne sont présentées que partiellement, à travers quelques modalités. Nous renvoyons le lecteur à notre rapport pour une présentation complète du tableau.
Une même alerte peut parfois porter sur plusieurs échantillons d’un même produit ayant une composition différente (par exemple, plusieurs pilules d’ecstasy) ou sur des produits différents. Par exemple, une des deux alertes lancées le 28 septembre 2015 portait sur 15 pilules d’ecstasy fortement dosées en MDMA.