Alice Lecroart a réalisé une analyse sur l’hésitation vaccinale des soignants, selon le modèle des 5 C [1], dans le cadre de son mémoire de fin d’études à l’UCLouvain. Son travail fait écho aux débats dans l’actualité de cette fin d’année 2021.

Depuis le 9 janvier 2020, un virus fortement contagieux et aux symptômes sévères, le SARS-CoV-2, a fait son apparition [2]. La maladie qu’il provoque, le COVID-19, a rapidement été qualifiée de pandémie [3]. De nombreuses mesures restrictives ont été mises en place en Belgique afin d’endiguer la propagation de ce virus et de protéger notre système de santé. Le COVID-19 et les mesures imposées pour lutter contre lui ont bouleversé nos vies.
Une solution a rapidement été présentée pour sortir de cette crise : le développement de vaccins. Une campagne de vaccination massive a débuté en janvier 2021. Les professionnels de la santé faisaient partie des publics prioritaires de cette campagne[4, 5]. Néanmoins, en plus des problèmes d’approvisionnement, cette campagne a été confrontée à l’hésitation vaccinale de la population. L’hésitation vaccinale se définit comme le retard ou le refus des vaccins malgré leur disponibilité [6]. Ce phénomène n’est pas récent et est surveillé depuis 2019 par l’OMS [7]. C’est un concept complexe et influencé par de nombreux facteurs. Le contexte de crise sanitaire, le développement rapide des vaccins, l’environnement médiatique autour de la vaccination et les problèmes de gestion de cette crise ont pu influencer l’hésitation vaccinale envers les vaccins contre le SARS-CoV-2. Elle peut aussi toucher les professionnels de la santé. Cela pose d’autant plus problème que ces derniers représentent une source d’informations fiable concernant la vaccination contre le SARS-CoV-2 pour la population générale [8].Il existe de nombreux modèles pour comprendre l’hésitation vaccinale. L’un de ces modèles est le modèle des 5C des antécédents psychologiques à la vaccination. Ce dernier est composé de cinq antécédents qui représentent des préférences individuelles ou des représentations psychologiques et mentales de l’environnement dans lequel l’individu évolue. Chacun de ces antécédents influence positivement ou négativement l’intention de se faire vacciner [1, 9].
L’objectif de cette étude est de répondre à cette question : quels sont les facteurs influençant l’hésitation vaccinale face aux vaccins contre le coronavirus SARS-CoV-2 parmi les professionnels de la santé ?
Méthodologie
Pour mener à bien cette étude, nous avons effectué une recherche de type qualitatif au moyen d’entretiens semi-directifs. Nous avons choisi d’interroger des professionnels de la santé, et plus particulièrement des médecins et des infirmiers. Le recrutement des participants s’est fait grâce à une méthode « boule de neige ». La collecte des données a eu lieu entre mars et juin 2021. L’analyse des données s’est faite en deux temps. Lors de nos entretiens, une première analyse de type itératif a permis d’extraire une série de thèmes. Nous les avons alors classés en trois catégories : l’impact de la situation sanitaire, la vaccination en général et la vaccination contre le SARS-CoV-2. Dans un second temps, une fois les entretiens terminés et la première analyse faite, nous avons mené une seconde analyse en nous servant du modèle des 5C des antécédents à la vaccination de Betsch et al. [1]. Ce modèle nous a servi de spectre théorique afin d’identifier les antécédents psychologiques à la vaccination parmi notre échantillon.
Résultats
Au terme de la collecte des données, nous avons obtenu onze entretiens (Tableau 1 : Caractéristiques de l’échantillon).
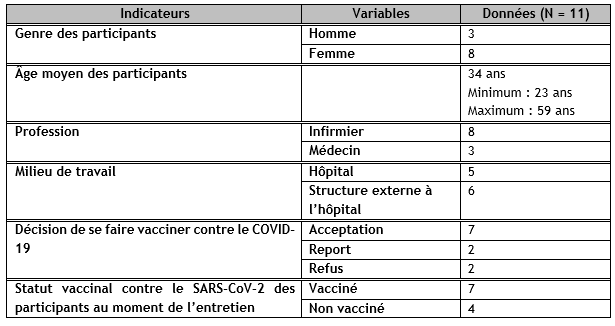
La seconde analyse selon le modèle des 5C a permis la mise en évidence de certains problèmes. Ce modèle est composé de cinq antécédents à la vaccination. Le premier est la confiance dans la sûreté des vaccins et dans le système qui les délivre [1, 9]. Dans notre échantillon, si tous les participants exprimaient un avis globalement positif sur la vaccination en général, ils étaient nombreux à exprimer des doutes et de la méfiance vis-à-vis de la vaccination contre le SARS-CoV-2. Les deux personnes ayant refusé la vaccination avaient quant à elles un grand manque de confiance dans le système.
Le deuxième antécédent est la complaisance, cet antécédent apparaît quand le danger que représente la maladie est perçu comme faible [1, 9]. Dans notre échantillon, bien que la crainte de la maladie eût fortement décru parmi les participants depuis le début de la crise, la volonté de se protéger ou de protéger les autres apparaissait comme une motivation pour les personnes vaccinées. Au contraire, les personnes ayant refusé la vaccination avaient tendance à se sentir invulnérables face à la maladie.
Le troisième antécédent est la contrainte, elle apparaît quand des barrières structurelles ou psychologiques viennent entraver la vaccination [1, 9]. Au moment des entretiens, cet antécédent n’était pas présent parmi notre échantillon. Les personnes interrogées percevaient qu’elles avaient facilement accès à la vaccination contre le COVID-19 et qu’elles avaient le choix de se faire vacciner ou pas. Cependant, cela est remis en question par l’obligation vaccinale des professionnels de la santé actuellement à l’étude en Belgique.
Le quatrième antécédent est le calcul rationnel qui se définit comme la recherche active d’informations supplémentaires [1, 9]. Cet antécédent n’était pas présent parmi l’échantillon car, bien que certaines personnes eussent tendance à rechercher activement et que d’autres la recevaient de façon passive, nous n’avons pas pu faire de lien entre la recherche d’informations et la décision de se faire ou pas vacciner. Néanmoins, cela nous a amenés à nous interroger sur la qualité des sources d’informations sur la vaccination contre le COVID-19 des infirmiers. En effet, dans notre échantillon, si les médecins avaient souvent comme source des articles scientifiques ou officiels, les infirmiers avaient des sources plus traditionnelles : les médias, les réseaux sociaux et les médecins.
Le dernier antécédent est la responsabilité collective que l’on peut définir comme la volonté de protéger les autres par notre vaccination [1, 9]. Nous avons rapproché cet antécédent de l’un de nos thèmes extrait des entretiens : la responsabilité professionnelle présentée par certains participants comme une motivation pour se faire vacciner. Il faut tout de même rester prudent avec cet antécédent car les personnes hésitantes ont tendance à ne pas voir les bénéfices collectifs de la vaccination [10] et donc à se montrer résistants à ce type d’arguments. Il est à noter que l’obligation vaccinale des professionnels de la santé repose sur cet antécédent.
Discussion et conclusion
L’analyse selon le modèle des 5C a permis de mettre en évidence un problème : la qualité de l’information de certains professionnels. Pour remédier à ce problème, nous pensons qu’une campagne d’information de tous les professionnels de la santé concernant la vaccination contre le SARS-CoV-2 doit être mise en place. Le contenu de cette campagne peut s’appuyer sur le sentiment de responsabilité des professionnels de la santé en présentant les bénéfices collectifs de la vaccination. Néanmoins, il est primordial de mettre en avant les bénéfices individuels de la vaccination afin de convaincre au mieux les personnes hésitantes [10]. Une telle campagne demande une transparence totale et de prendre le risque de dire que dans certains cas, il n’existe pas encore de données. Cela va peut-être amener une diminution de l’intention de se vacciner à court terme mais, à long terme, va augmenter la confiance dans le système et donc influencer positivement l’intention de se vacciner [11].
En outre, cette analyse nous a amenés à nous interroger sur la mise en place de l’obligation vaccinale des professionnels de la santé en Belgique. Elle repose sur la mise en avant d’intérêts collectifs de la vaccination contre le COVID-19. Elle risque donc d’entraîner de fortes résistances sur le long terme. Si elle est mise en place, il est primordial qu’elle s’accompagne de cette campagne d’information à destination de tous les professionnels de la santé.
Info : depuis le 17/11/2021, l’obligation vaccinale des soignants a été décidée et entrera en vigueur en janvier 2022.
Bibliographie
1. Betsch, C., et al., Beyond confidence: Development of a measure assessing the 5C psychological antecedents of vaccination. PLOS One, 2018. 13(12).
2. Institut Pasteur. Maladie COVID-19 (nouveau coronavirus). 2021 (consulté le 14 juin 2021); disponible à l’adresse: https://www.pasteur.fr/fr/centre-medical/fiches-maladies/maladie-covid-19-nouveau-coronavirus.
3. Organisation mondiale de la Santé. COVID-19 – Chronologie de l’action de l’OMS. 2020 (consulté le 30 juillet 2021); disponible à l’adresse: https://www.who.int/fr/news/item/27-04-2020-who-timeline—covid-19.
4. CESI. Vaccination Covid-19. 2021 (consulté le 14 juin 2021); disponible à l’adresse: https://www.cesi.be/fr/deconfinement/vaccination-covid-19.
5. Wallonie. Covid-19 : stratégie de vaccination au niveau de la Wallonie. 2021 (consulté le 14 juin 2021); disponible à l’adresse: https://www.wallonie.be/fr/actualites/covid-19-strategie-de-vaccination#:~:text=En%20Wallonie%2C%20la%20vaccination%20a,de%20soins%20de%201%C3%A8re%20ligne
6. Vax info.org. Vaccine hesitancy : des réponses adaptées. 2016 (consulté le 14 juillet 2021); disponible à l’adresse: https://www.vaxinfopro.be/spip.php?article1914&lang=fr&retour=1.
7. Organisation mondiale de la Santé. Dix ennemis que l’OMS devra affronter cette année. 2019 (consulté le 08 juin 2021); disponible à l’adresse: https://www.who.int/fr/news-room/spotlight/ten-threats-to-global-health-in-2019.
8. Sciensano. Cinquième enquête de santé COVID-19. 2021 (consulté le 01 juillet 2021); disponible à l’adresse: https://www.sciensano.be/sites/default/files/report5_covid-19his_fr.pdf.
9. Betsch, C., et al., Sample study protocol for adapting and translating the 5C scale to assess the psychological antecedents of vaccination. BMJ open, 2020. 10(3).
10. Freeman, D., et al., Effects of different types of written vaccination information on COVID-19 vaccine hesitancy in the UK (OCEANS-III): a single-blind, parallel-group, randomised controlled trial. Lancet Public Health, 2021. 6(6): p. e416-e427.
11. Petersen, M.B., et al., Transparent communication about negative features of COVID-19 vaccines decreases acceptance but increases trust. Proceedings of the National Academy of Sciences, 2021. 118(29): p. e2024597118.
